当院は股関節の痛みの対応を非常に得意としています。
股関節で起こる痛みの原因は、関節に対して理想的な力のかかり方から逸脱した負荷が加わり、関節軟骨や、関節組織、筋などが損傷してしまうことにあります。
当院ではこの「負担が局所に無理にかかる状況をいかに変化させるか」に心血を注いでいます。
また、成人になってから発症した股関節の病気は進行性であることが多く、いったん症状が軽減したからといってケアを怠って無理をさせると悪化していくことが多いです。
目次
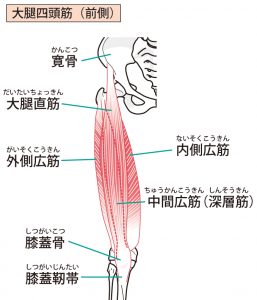
股関節の構造
関節を構成するものには骨・軟骨・関節包・靭帯・筋肉・滑液包・脂肪組織があり、軟骨以外は痛みを感じる神経が存在するので、いづれも痛みの発生源になりえます。
骨の形状
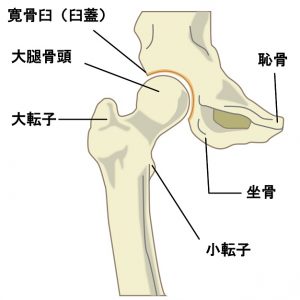
股関節は、骨盤側の腸骨、坐骨、恥骨という3つの骨がくっついてできた寛骨にお椀のようにできたクボミ(寛骨臼/臼蓋という)に太ももの骨の先端の球体(大腿骨頭という)がカポッとはまったような形になっています。下図の大腿骨頭と大転子の間のくびれたところを大腿骨頚部といい、頚部と臼蓋の間に関節包という膜状組織が取り巻いて、骨同士を連結し、関節を形作っています。
寛骨臼は、お椀の口を前下方に向けて開いているような状態になっています。これに対し大腿骨頭は垂直にはまり込む訳ではなく、若干、球体の前面が広く露呈するように頚部は後方に捻じれています。この捻じれの角度を前捻角といい、乳児から成人に向けて骨の成長に伴い角度が減少していきます。この角度のため、足を後ろに引く動作では股関節の後ろの部分で骨同士が追突するため制限され、動ける範囲が少なく、逆に前方へは動きやすく、足を前に上げる角度は大きくできます。
股関節の軟骨・結合組織
臼蓋からは関節のはまりを良くするため、関節唇というひさし状に軟骨が窪みの縁に沿って張り出していて、骨頭に対する屋根を作ります。臼蓋と骨頭の表面は軟骨組織があり、関節面を形成しています。関節液は関節面を潤わせ、関節のすべりを滑らかにし、軟骨の栄養をになっています。
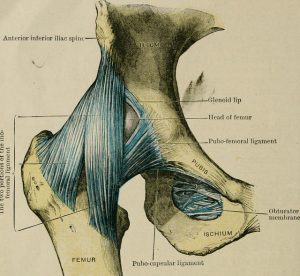 Image from page 105 of “Text-book of massage and remedial gymnastics” (1916)
Image from page 105 of “Text-book of massage and remedial gymnastics” (1916)
また、関節包上は補強のために3つの靭帯が、まるで雑巾絞りのように絞り込む形で、張り付いています(上図)。特に腸骨大腿靭帯といわれる関節包の前面を補強している靭帯は、人間の靭帯の中でもっとも強いと言われていて、体重を支えつつ可動域も大きくできるような股関節の役目に寄与しています。
股関節の筋肉
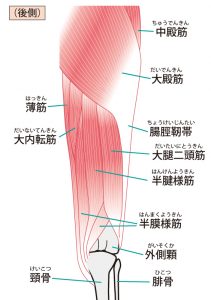
股関節の周辺には多くの筋肉が付着しています。
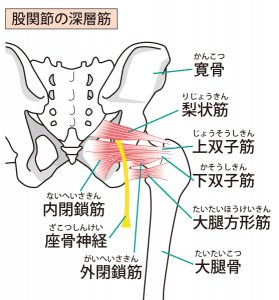
お尻側の最も深いところの関節周りの細かいは筋肉群は、主に股関節を外へ捻る(外旋)させる作用があります。坐骨神経もこの筋群の間を通っています。
その表面には大殿筋が覆いかぶさっています。
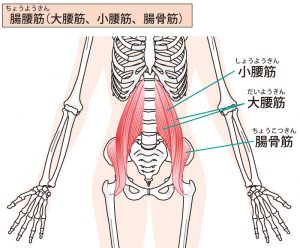
股関節の痛みで最も多く感じやすいのが、股関節前面、鼠径部あたりです。ここには骨構造、関節包、靭帯の他に、大腰・腸骨筋、大腿直筋、縫工筋、恥骨筋、筋肉の腱の摩擦軽減のための滑液包や脂肪組織体などがあり、いづれも痛みの原因になります。これらの組織が層状に存在するので、その鑑別が大事です。
代表的な股関節の障害
股関節に限らず全ての障害にいえることですが、障害の程度は、症状の進行度合いにより初期・早期、中期、後期・末期とだいたい3期に区分けされます。後期・末期に至ると骨の変形が進んでしまい、保存療法・徒手療法では適応外になる場合が多くなります。
変形性股関節症
変形性の股関節症は、痛みが軽くなったり、ひどくなったりを繰り返しながら進行性に悪化していくことが知られています。したがってレントゲンで見てみて変形が強いけど痛みがあまりない、画像所見は変形があまり進んでないけど痛みが強い、などの現象が現場では起こりますが、それは股関節症の進行状態のどの時点にいるかによるものです。
関節軟骨が磨り減って軟骨下の骨の侵食(骨嚢胞)が起こり、同時にそれを修復しようとする働きも起こります。修復過程で骨棘ができたりなどの変形が起こり、関節内の力点が変化し、さらに局所的に負担がかかり最終的に骨頭の変形が促されます。
ですので、いったん痛みが軽減してきたので治ってきたと勘違いして、再び活動的に動きすぎてしまうとより一層悪化させてしまう可能性があります。股関節症は長期的視野にたって改善に取り組んでいかなければなりません。
変形性股関節症の各区分けの内容は次の通りです。
前期・初期
前期股関節症はレントゲン上の異常は見られないが、3ヶ月以上の痛み・違和感が鼠径部に現れるといった状態です。軽度の痛みが長時間の歩行後や、長時間の座位から立ち上がった瞬間に出ることがあります。何か関節がひっかかるなという程度の違和感で、痛みを伴わないものも多く見受けられます。初期股関節症では若干の関節の隙間が狭まりが見られ、骨棘が見られることもあります。
進行期・中期
骨棘のさらなる増加や、骨嚢胞が骨頭や臼蓋に現れ、軟骨の消失に伴う関節の隙間の減少が進行します。歩行時や歩行後の痛みがあり、立ち上がり時にも痛みを生じます。症状の進行に伴い、関節の動ける範囲が狭まり、痛みから逃げるように体のバランスも崩れてきます。
後期・末期
股関節の骨の変形が進み、大腿骨の位置が変化します。そのため関節の可動域が大きく制限され、足の長さが正常側に比べ短くなり、歩き姿が変化します。軟骨が完全にはがれ、骨の変形が完成されてしまうと、痛みを感じなくなることも往々にしてあります。
関節唇損傷・インピンジメント症候群
先天的に関節唇に問題がある場合は下記の項目をご覧ください。ここでは後天的に関節唇に問題が出た場合のご紹介になります。
関節唇は通常、何もなければ損傷を起こしません。損傷するためには異常な負荷がかかることによって引き起こされます。多くが、動作の最中に関節の中で大腿骨頭が正常な軌道から逸脱し、関節唇が骨盤側の臼蓋と大腿骨頭との間に挟まることで起こると想定されています。この挟み込みのことをインピンジメントといいます。これが繰り返されると関節唇が損傷します。一番多いのが股関節の前側の関節唇に引き起こされます。
日常生活でも床にしゃがみこむ姿勢は頻繁に行われるので、関節の前側は詰まりやすいのです。
臼蓋不全・先天性股関節脱臼
大腿骨頭がはまり込む臼蓋の作りが先天的に浅い場合があります。多くが関節唇の張り出しが弱いため、骨頭が関節唇の薄い方へ変移すると考えられています。
先天性の股関節脱臼は、生まれながらに股関節が脱臼している状態で、女児に多いとされていますが、出生後に脱臼することもあります。従来では、基盤として臼蓋の形成不全があり、そのため引き起こされると考えられていました。しかし現在ではあまり関係ないともいわれています。
何もしなくても自然治癒する場合もありますが、早期発見・早期治療が将来の歩行異常を防ぐと考えられています。
西洋医学における股関節治療の現状と問題点
初期から中期に至るまでは、保存療法主体、末期に至っては手術適応となる場合がほとんどです。ですが、手術適用に関してはあまり急いで判断する必要はなく、すこし慎重に検討しても良いのではないかと考えています。ただ、明らかに変形が進みそれが症状を作り出していて、一刻も早く痛みを取りたいというのでは手術を受けるべきでしょう。保存療法は時間がかかり、当初の計画通りに物事が進むとは限りません。
手術の適応を慎重に検討したほうが良いと言える理由として、画像診断で示されて所見と、実際痛みを発している原因が違う場合があるため、いざ手術をしてみたが、どうも痛みが取りきれないという訴えをよく耳にするためです。
関節唇損傷
画像診断で関節唇損傷が認められた場合も、それが現在出ている症状に直結しているのか、議論されています。それは画面上では異常が見られていても症状を発症していないケースが多々あるためです。そのような研究論文を次に示します。2015年発表のニュージーランドの研究チームの論文です。
【痛みのない若年者の集団における股関節唇損傷の有病率と病理的関係】
| 【The prevalence of acetabular labral tears and associated pathology in a young asymptomatic population.】
著者;Lee AJ, Armour P, Thind D, Coates MH, Kang AC 出展;Bone Joint J. 2015 May;97-B(5):623-7. doi: 10.1302/0301-620X.97B5.35166. 《概要》 股関節唇損傷と関節内病変との関連が、症状の原因として認識されている。しかしながら、無症候性の関節唇損傷の比較的高い存在率があることが認められている。この研究では、平均年齢26歳(19~41歳)の無症候性の 70 人の 成人ボランティアを募集し、3T-MRIを行った。女性は47人(67.1%)、男性は23人(32.9%)であった。関節唇損傷は、27人(38.6%)で発見された。これのうち、他の関節内病理と関連していた11人(15.7%)と、関節唇損傷のみ16人(22.9%)に区別できた。 さらに5人(7.1%)は、関連する唇損傷のない関節内病変を有していた。無症候性の集団における関節唇損傷の高い存在率を考えると、手術を検討する場合、患者の訴えが画像所見の異常を示しているのか慎重に確認することが重要である。 |
人工関節置換術
旧来の股関節の人工関節置換では、関節面素材が磨耗するため耐久年数が20年程度で、再手術を余儀なくされる場合が問題とされていました。現在では関節面素材が改良され耐久年数がさらに向上して30年といわれていますが、それでも活動性が高い方は、磨耗のリスクが上がります。
再手術を防ぐためには、人工関節置換術を施す年齢をなるべく後回しにし、1回目の人工関節で活動的な期間を乗り切ってしまおうとする方法が考えられます。
そのためには、人工関節の手術を受けるまでの期間を、保存療法で痛みを軽減し、日常での生活の質を落とさないようにすることで、いかに延長できるかが鍵となってきます。
また、人工関節置換手術後でも、患部の股関節にいかに無理な負担がかからないような動作改善や、体のバランス改善は、再手術までの期間を延長するためには必要なことであると思われます。
当院の股関節に対する施術
当院にお見えになる股関節に問題を持ったクライアント様で割合として多いのが、関節唇損傷と思われる病態の人では初期~中期にかけて、また、変形性股関節症と診断されている人では進行期終盤~末期にかけての病態の人達です。
多くの意見では、股関節症は進行性に悪化し、回復は望めないとするものが占めます。しかし、保存療法の症例報告では、末期の変形性股関節症で関節の隙間がほぼ消失し、大きな骨嚢胞が存在している場合でも、臼蓋に骨棘が発達したため関節面にかかる重量が分散され、関節の隙間が回復し、骨嚢胞が消失した事例が紹介されています。したがって後期まで進行してしまった場合でも保存療法の適応外かは断定はできません。
しかし、そこに行き着くまでに数年を要しています。「絶対に手術を避けたい」という強い信念を持って、やるべき努力を地道にコツコツと続けることにより達成する可能性が開けます。
当院でも色々な進行ステージに到達しているクライアント様に、それぞれ対応した施術を提供しております。全体を通していえる事は、ミクロ的な視点(関節内のアプローチ)と、マクロ的な視点(全身的なアプローチ)を取り混ぜて行っていくことが当院の方針となります。
関節運動学からのアプローチ
関節はいづれもそうですが、その関節を動かすときに外見からもわかる骨の大きな移動を伴う運動と、関節内部で起こる外見上では分からない小さな運動が同時に起こります。この2種類の運動が組み合わさって滑らかな運動が可能となります。
手技療法で主に対象とするものは、関節包内運動とよばれる関節内の小さな動きに働きかけを行います。いわゆる「関節のひっかかり」といわれるものです。関節内の運動軸が正しい軌道よりズレてしまうと、局所的に負担がかかり、それが関節内の痛みの元になったり、軟骨の変形を引き起こします。
また、このひっかっかりが長期に及ぶと炎症が起こり、最終的に骨の変形に至ってしまいます。この場合でも、どのようにどのように骨に荷重がかかり、変形を助長しているかを解析し、荷重点を分散させるためにも関節包内の手技は必要になります。
関節包内の運動軸にズレや、股関節の痛みを発生する原因としての一つの要因に、関節周辺組織(筋肉、靭帯、関節包など)が問題になって場合があります。これらのアプローチと、関節包内の運動の矯正を合わせて施すことが有効になります。
全身運動からのアプローチ
日常習慣や仕事の作業動作が股関節に誤った負荷を与えていたり、身体のバランスの歪み、クセが関節面の局所に負荷を集中させ障害の元になっていることがあります。その日常的なエラー動作や、生活習慣を正すことがなければ、一時的に痛みが回復したとしても再発・悪化は逃れません。
とくに歩行動作は生まれてからの積み重ねで、無意識的に行うようインプットされている動作なので、修正するのも難しい動作ではありますが、エラー動作を修正する訓練や、足りない筋力を補うようにし、インプットしなおす必要があります。
このような動作の修正、日常習慣の適正化、姿勢改善などを通し、股関節の関節面に局所的にかかる不良な負荷を分散させ、関節の負担を減らすことは関節回復に役立ちます。
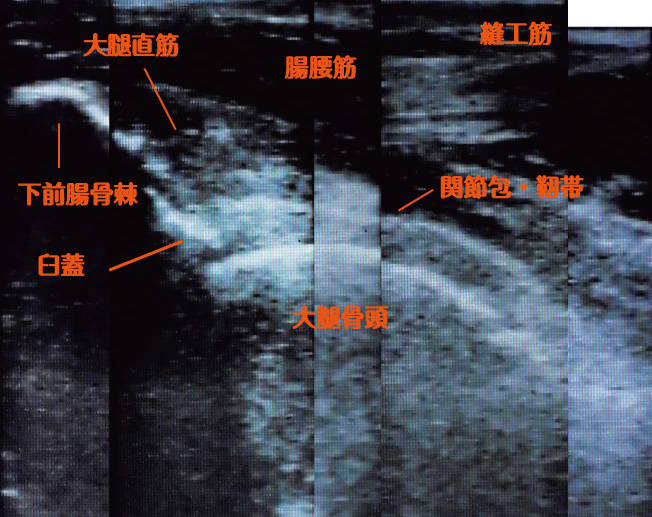
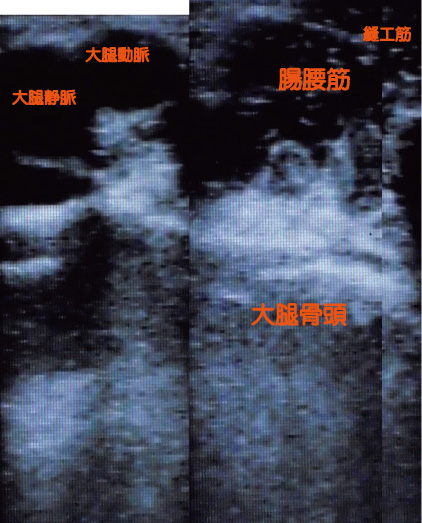
超音波画像(エコー)による状態観察
当院では希望者および、必要と思われるクライアント様にはエコーによる状態観察を行っています(女性の場合は希望者のみ)。左右の関節を比べることにより、関節内の液の貯留を推測することができ、必要な時期の医療機関への受診機会損失を防げるのではないかと期待しています。
股関節は体の奥のほうにある関節なので、エコーでも関節面が観察できるのは一部だけです。したがって、詳しく把握するためにはレントゲンやMRIが必要です。また、当院ではエコーによる診断行為を行っている訳ではありません(診断は違法行為です)。あくまで、状態観察のため行っているので、必要があれば医療機関での受診を優先するようお願いしています。
下の図では関節に対し、水平面を観察している状態で、股関節前面に存在する色々な組織の状況を確認しています。特に腸腰筋はそれ自体の障害や、周辺組織の炎症の影響により、萎縮してしまう場合があるので、それを確認し、必要とあれば腸腰筋のエクササイズを行ってもらうなどの活用しています。
女性で股関節エコーを受ける際の注意点
股関節をエコー観察を行う場合、鼠径部近くまで肌を露出しなければいけません。そのため短パンの裾を上まで手繰り上げます。タオルでドレーピング(隠すための布使い)を行いますが、場合によっては無駄毛が見えてしまう可能性があります。当方は別に気にしませんが、クライアント様側が気まずく思われる場合もあると思います。それを防ぐためには事前にビキニラインの処置をしておくようお願いします。そのような手間をかけたくない場合は、エコー観察は避けていただいたほうが無難だと思います。
実際のエコー観察で肌を露出させる部分
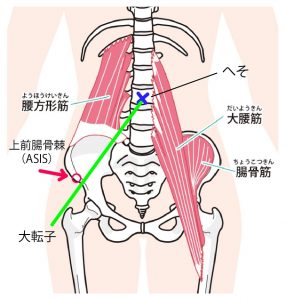
立った状態で、おヘソと骨盤の横の出っ張り(大転子)を結んだ線(緑のライン)上かややその上あたりに骨盤の出っ張り(ASIS)(赤丸印)を触ることができます。
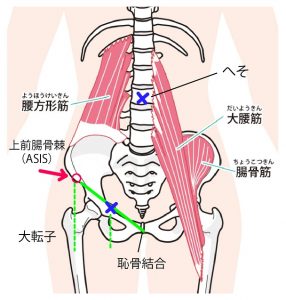
次に(下図)、そのASISから恥骨結合にかけて橋渡し状に張った組織(緑ライン)が鼠径靭帯といわれる靭帯組織で、ちょうど脚の付け根と下腹部のふくらみを隔てる溝にあたります。股関節は、鼠径靭帯の半分(青×印)から外側に存在し、ASISからおろした線(緑破線)より内側に存在します。
この図の緑破線の間あたりのお肌の露出があると考えていただけるとよろしいかと思います。希望する方はこの内容をご理解の上、お申し込みください。
ホーム・ケアのための運動
当院では先に述べたように、筋力強化や日常動作の修正・改善などホームケアを重視しています。筋力強化に関しては、運動療法の効果について有効性を証明する研究がいくつか発表されています。そのため当院でもその実用性を鑑みて、積極的に採用しています。
逆にこれらの筋力強化や、日常動作の改善なくして、股関節の状態改善はないと感じています。当院で繰り返し述べているテーマの一つは「自分の健康は自分で取り戻せるようになること」です。股関節でも同様のことが言え、完全な他力本願の結末は人工関節置換になるであろうと思われます。
参考のため下記にいくつか筋力強化の有効性に関する研究をご紹介しておきます。
【変形性股関節症の痛みに対する運動療法の効果;メタ分析の結果】
|
【Effect of Therapeutic Exercise for Hip Osteoarthritis Pain: Results of a Meta-Analysis】 著者;Gabriela Hernández-Molina, MD, MSc, Stephan Reichenbach, MD, Bin Zhang, PhD, Michael LaValley, PhD, and David T. Felson, MD, MPH 出展;Arthritis Rheum. 2008 Sep 15; 59(9): 1221–1228. 《概要》 無作為化比較試験による股関節(OA)の運動の有効性に関する証拠を収集し、分析した。運動群(筋力強化および/または有酸素運動)と非運動群を無作為化で比較した研究を抽出。基準に合致した9本の研究(被験者1234人)のうち、7本は変形性膝関節症も含んでいた。運動療法群対コントロール群の比較において、我々はES(効果の大きさ)の-0.38(95%信頼区間[95%CI] -0.68、-0.08; P = 0.01)という有益な効果を見出した。結果として特に筋力強化を含む運動療法は、変形性股関節症の有効な治療法であるといえる。 |
【変形性股関節症の治療とリハビリテーションにおけるエクササイズトレーニング:12週間のパイロットトライアル。】
| 【Exercise Training in Treatment and Rehabilitation of Hip Osteoarthritis: A 12-Week Pilot Trial.】
著者;Uusi-Rasi K, Patil R, Karinkanta S, Tokola K, Kannus P, Sievänen H. 出展;J Osteoporos. 2017;2017:3905492. doi: 10.1155/2017/3905492. Epub 2017 Jan 1. 《概要》 変形性股関節症を有する65~83歳の13人の女性を募集し、理学療法士のもと、週に3回、12週間運動療法が実施された。1回につき60分(10分のウォーム・アップと主要な筋肉群のストレッチが含まれる)行った。最初の2週は運動になれるための週とした。次の5週間がホールセッションとなり、多方向の動きパターンや支持基底面を変化させ、自体重にウェイト負荷などを加え、有酸素運動を中心に行った。その次の5週間はジムセッションとなり、トレーニングマシーンを使用し、股関節伸展筋、膝伸展筋、股関節外転筋、回旋筋、殿筋、背筋、腹筋、肩腕の筋など8種目くらいを行った。最初は1RMの30~60%で始め、漸進的に1RMの60~75%まで負荷を高めた。8~12回反復を2セット行い、自覚的運動強度(RPE)で評価し、RPEは13〜18の範囲で収まるようにした。結果は、疼痛はベースラインから30%を大幅に下回り、関節機能および健康関連の生活の質はわずかに改善した。身体機能の客観的評価は、等尺性脚伸筋強度20%および股関節伸展可動域30%で統計的に有意な改善を示した。運動プログラムは安全かつ実現可能であることが判明し、短期間で有効であることを示している。しかし、長期間にたいする効果は更なる適切なRCTが必要である。 |
上記に挙げた資料でも分かるように運動は変形性股関節症の改善・軽減に有効です。一方、無理な負荷がかかると逆に関節を痛める可能性もあります。変形性の関節症は症状の緩和・悪化を繰り返しながら進行する傾向にあるので、今いる時点がどのポジションにいるのかを見極める必要があります。当院ではそれらの要素を見極め、クライアント様とディスカッションしながら運動の負荷度合いを考えていきます。
お問い合わせはこちらです